據衛生福利部公布最新「112年癌症登記報告」指出,肺癌連續3年位居新發生癌症首位,新發生肺癌人數達1萬9986人,創近5年新高;據報告顯示,112年全台新發生癌症人數達138,051人,較111年增加7,758人,等於平均每3分48秒就有1人被診斷為癌症,顯示癌症仍為國人最大健康威脅。
快前往 ➜➜《Hello醫師揪好康》
- 任何相關內容合作、採訪活動及投稿邀約,歡迎聯繫:[email protected]
- 快追蹤《Hello醫師》LINE、FB,健康訊息不漏接!
據衛生福利部公布最新「112年癌症登記報告」指出,肺癌連續3年位居新發生癌症首位,新發生肺癌人數達1萬9986人,創近5年新高;據報告顯示,112年全台新發生癌症人數達138,051人,較111年增加7,758人,等於平均每3分48秒就有1人被診斷為癌症,顯示癌症仍為國人最大健康威脅。

《Hello醫師》依據最新癌症登記資料,整理112年台灣十大癌症的發生概況,並說明整體發生率變化,以及男、女性在癌症分布上的差異。
依112年癌症登記資料,肺癌新發生人數接近2萬人,不僅持續位居新發癌症之首,也長期名列癌症死因第一。
國健署指出,肺癌人數居高,與人口高齡化,以及低劑量電腦斷層(LDCT)肺癌篩檢逐步推動後,早期個案被診斷出來有關,顯示肺癌防治已逐漸從「晚期發現」轉向「早期偵測」。
大腸癌仍是國人常見癌症之一,長年位居前2名;女性乳癌則持續是女性最常見的癌別,整體癌症結構並未出現劇烈改變,但總人數仍呈上升趨勢。
112年十大癌症的發生人數與排名如下:
| 排名 | 癌症別 | 112年發生人數(人) | 相較111年增減(人) |
|---|---|---|---|
| 1 | 肺、支氣管及氣管癌 | 19,986 | +2,004 |
| 2 | 大腸癌 | 19,074 | +1,431 |
| 3 | 女性乳房癌 | 17,779 | +413 |
| 4 | 肝及肝內膽管癌 | 10,449 | +16 |
| 5 | 攝護腺癌 | 9,985 | +923 |
| 6 | 口腔癌(含口咽、下咽) | 8,522 | +172 |
| 7 | 甲狀腺癌 | 6,045 | +444 |
| 8 | 皮膚癌 | 4,709 | +503 |
| 9 | 胃癌 | 4,518 | +141 |
| 10 | 子宮體癌 | 3,690 | +149 |
除了新發生人數外,發生率與診斷年齡亦可反映癌症風險的變化。整體來看,112年全癌症年齡標準化發生率為每10萬人口331.3人,較111年增加8.0人;全癌症發生年齡中位數為65歲,亦較111年增加1歲,顯示在排除人口老化因素後,癌症發生風險仍持續上升。
就個別癌別而言,112年癌症發生率序位與111年相同;其中,男性大腸癌的標準化發生率已連續14年居冠。與111年相比,口腔癌、肝癌及胃癌的標準化發生率呈下降趨勢,其餘癌別則多為上升,顯示不同癌別的風險變化並不一致。
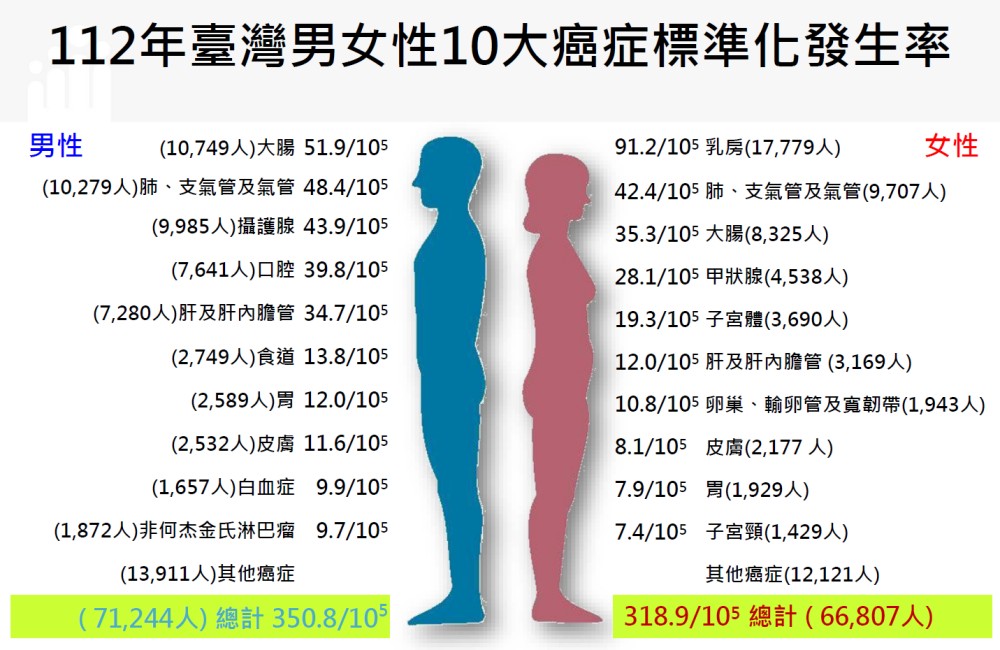
112年男性新發癌症人數為71,244人,較111年增加3,945人。依發生人數來看,男性最常見的癌症依序為大腸癌、肺癌與攝護腺癌,三者皆為男性族群中長期居高不下的癌別。
其中,大腸癌與肺癌的新發個案數仍居前段班;攝護腺癌則持續是男性高發生人數的癌症之一。從癌別分布來看,男性常見癌症仍以消化道、呼吸道與泌尿系統相關癌別為主。
若進一步從發生率觀察,男性大腸癌的標準化發生率已連續14年居冠;而口腔癌、肝癌與胃癌的標準化發生率,則較111年呈下降趨勢,顯示部分高風險癌別的發生率有趨緩跡象。
| 排名 | 癌症別 | 112年發生人數(人) | 相較111年增減(人) |
|---|---|---|---|
| 1 | 大腸癌 | 10,749 | +760 |
| 2 | 肺癌(含支氣管、氣管) | 10,279 | +862 |
| 3 | 攝護腺癌 | 9,985 | +923 |
| 4 | 口腔癌(含口咽、下咽) | 7,641 | +169 |
| 5 | 肝及肝內膽管癌 | 7,280 | +36 |
| 6 | 食道癌 | 2,749 | +149 |
| 7 | 胃癌 | 2,589 | -36 |
| 8 | 皮膚癌 | 2,532 | +286 |
| 9 | 白血病 | 1,657 | +41 |
| 10 | 非何杰金氏淋巴瘤 | 1,872 | +94 |
112年女性新發癌症人數為66,807人,較111年增加3,813人。依發生人數來看,女性最常見的癌症仍以乳癌、肺癌與大腸癌為主,三者的新發個案數明顯高於其他癌別。
其中,女性乳癌仍是發生人數最多的癌症,但其標準化發生率較111年略為下降;相對之下,女性肺癌與大腸癌的新發生人數持續增加,顯示女性族群在這兩類癌症上的防治仍需持續關注。
整體而言,112年女性十大癌症的排名與111年相同,未出現名次更動;然而,不同癌別在人數與發生率上的變化趨勢不一,顯示透過生活型態調整與定期篩檢,對女性防治癌症仍有重要意義。
| 排名 | 癌症別 | 112年發生人數(人) | 相較111年增減(人) |
|---|---|---|---|
| 1 | 女性乳房癌 | 17,779 | +413 |
| 2 | 肺、支氣管及氣管癌 | 9,707 | +1,142 |
| 3 | 大腸癌 | 8,325 | +671 |
| 4 | 甲狀腺癌 | 4,583 | +329 |
| 5 | 子宮體癌 | 3,690 | +149 |
| 6 | 肝及肝內膽管癌 | 3,169 | -20 |
| 7 | 卵巢癌(含輸卵管、寬韌帶) | 1,943 | +84 |
| 8 | 皮膚癌 | 2,177 | +217 |
| 9 | 胃癌 | 1,929 | +177 |
| 10 | 子宮頸癌 | 1,429 | +45 |
國健署呼籲,多項癌症包括攝護腺癌、甲狀腺癌、胃癌、皮膚癌、子宮體癌、非何杰金氏淋巴瘤及卵巢癌,國際間實證研究均無建議針對無症狀者進行篩檢;因此,若民眾察覺自身有以下異常症狀,務必就醫並遵循醫矚,及早診治。
另外,癌症初期並無明顯症狀,非常容易讓人忽略,若有以下常見癌症之異常症狀,同樣應該及早就醫並遵循醫師指示,才能及早阻斷,預防變異細胞進展為癌症或晚期癌症,以提升存活率。
國健署建議,根據世界衛生組織(WHO)及癌症相關研究證實,及早進行5項癌症(子宮頸抹片、乳房X光攝影、糞便潛血檢查、口腔黏膜檢查、肺部低劑量電腦斷層檢查即LDCT)可有效降低癌症死亡率及提高存活率。統計資料分析顯示如下:
國健署提醒,目前提供5項癌症公費篩檢,符合以下各項篩檢條件者,應積極利用免費定期癌症篩檢,及早防範,及早診治:
癌症高居十大死因之首長達四十多年,一直是國人健康最大殺手,賴清德總統「健康台灣」政策之一,就是希望在2030年將癌症標準化死亡率降低三分之一;國健署在原本的5癌篩檢之外,自2024年8月起在10個縣市試辦「胃癌幽門桿菌篩檢計畫」,希望提高癌症存活率。
(推薦閱讀:各大癌症篩檢:定期篩檢5大癌症效果佳!政府補助條件一次看)
(圖片授權:衛福部國健署、Shutterstock)
免責聲明
Hello 醫師並不提供醫療建議、診斷或治療。
公布110年國人癌症登記資料分析結果 五癌篩檢定期做 早發現早治療(國健署)https://www.hpa.gov.tw/Pages/Detail.aspx?nodeid=4705&pid=17641 Accessed November 10, 2023
111年癌症登記報告 https://www.hpa.gov.tw/Pages/Detail.aspx?nodeid=269&pid=18683. Accessed April 10, 2025
現行版本
2025/12/30
文: 張凱安 Kyle Chang
資料查核: Hello 醫師
由 張凱安 Kyle Chang 更新
資料查核:
Hello 醫師